Gerelateerde onderwerpen
Inleiding |
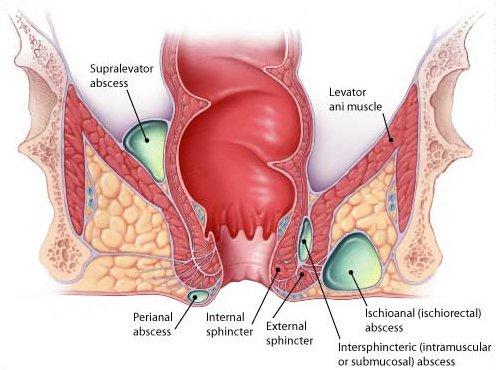
Een anorectaal abces is een acute infectie die verreweg in de meeste gevallen geassocieerd kan worden met een onderliggende anorectale fistel. Obstructie van de ducti van de anale klieren, die uitmonden ter hoogte van de crypten van Morgagni (linea dentata), resulteert in stasis, infectie en uiteindelijk abcedering van een anale klier. Spontane drainage van zo’n abces vindt plaats volgens de weg van de minste weerstand. Tijdens deze spontane drainage vindt er meestal een fistelvorming plaats. Ook na chirurgische drainagen vindt vaak fistelvorming plaats. Anorectale abcessen worden geclassificeerd naar lokatie:
|
|
Anorectale fistula ontstaan meestal secundair aan een abces dat zich spontaan heeft ontlast of na een operatieve ontlasting. Fistula zijn verbindingen tussen 2 ge-epithelialiseerde oppervlakten. De classificatie hiervan volgt derhalve min of meer die van de anorectale abcessen: submucosaal, intersfincterisch, transsfincterisch, suprasfincterisch and extrasfincterisch (fig. 3 & fig. 4). |
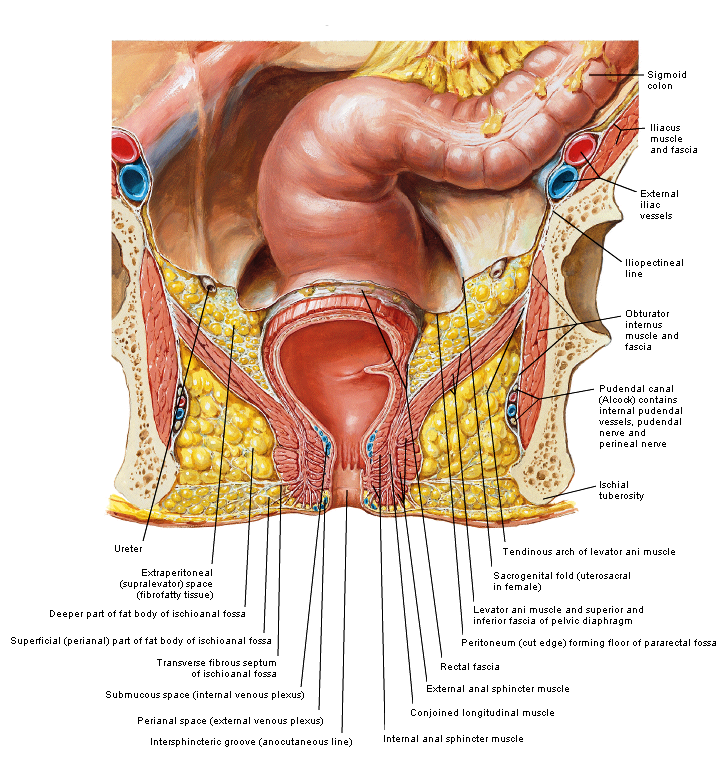
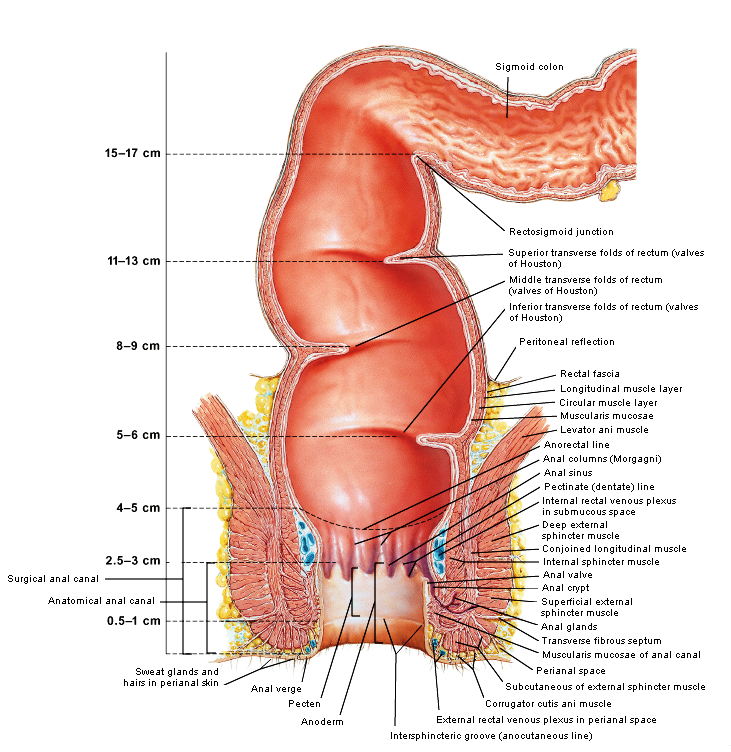
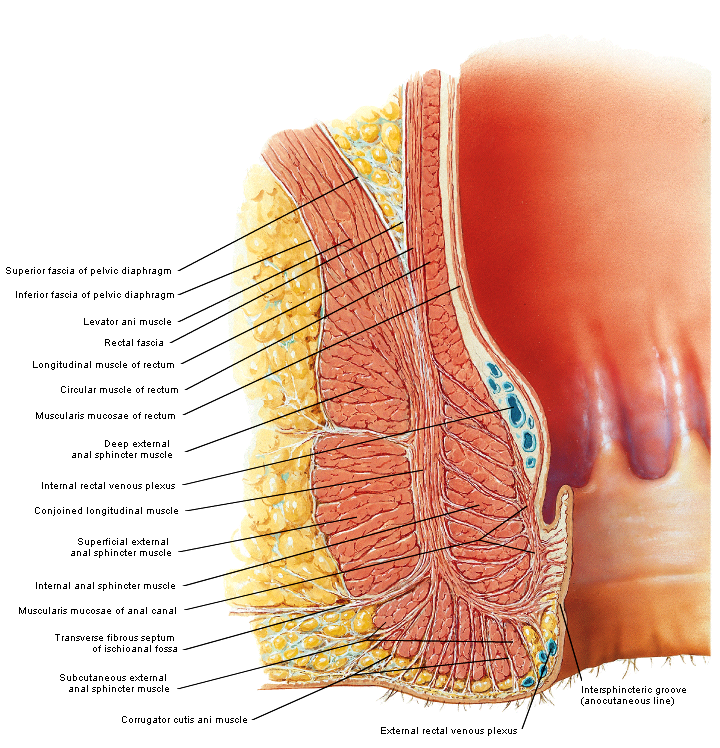
Relevante anatomie
|
Bovenstaande classificatie van de anorectale fistula is theoretisch, maar hoe identificeren we ze in de praktijk? |
|
Operatieverslag (23)Anale mucosa advancementplastiek |
Prone Jack Knife. Narcose of regionaal. Desinfectie en steriel afdekken. Geen AB prophylaxis. Lokaliseren van de fistel ten opzichte van Goodsalls line. Inbrengen van de Parks spreider met de kleine bladen. Intra-anaal zoeken naar interne fistelopening (Goodsalls rule) t.h.v. de linea dentata. Alleen bij twijfel - en dan voorzichtig - met stompe sondes sonderen. Omsnijden van de externe fistelopening en inknippen van de fistelgang, verder prepareren en knippen op geleide van de fistelgang, dat aan granulatieweefsel herkenbaar is. Vervolg het fistel doorheen de externe en interne sfincter tot aan de crypte bij de linea dentata. Zonodig kan de interne sfincterectomie wat ruimer worden gemaakt. Vervolgens schotelvormig uitdiepen van het ontstane huiddefect, om later een keyhole deformiteit te voorkomen. Indien je besluit tot het achterlaten van een snijdende Seton (fig. 5 & fig. 6), dan opvoeren hiervan en einde behandeling. Indien je besluit tot aan advancementplastiek (fig. 7 & fig. 8), dan sluiten van de sfincter ter hoogte van de interne opening met Vicryl 3.0, excideren van de mucosa rondom de interne fistelopening, creeeren van een mucosaflap en spanningsloos hechten. Controle op haemostase, en tampon durante maximaal 1 uur. Nabehandeling: vezelrijk dieet of Movicolon; frequente poliklinische controle (zie complicaties (vertraagde wondgenezing), pijnstillers; zitbaden. |
Complicaties |
|
Bron
- Abcarian H. Perianal Crohn's disease. Semin Colon Rectal Surg 1994;5:210-5.
- Bayer I, Gordon PH. Selected operative management of fistula-in-ano in Crohn's disease. Dis Colon Rectum 1994;37:760-5.
- Beck DE, Wexner SD. Fundamentals of anorectal surgery. New York: McGraw-Hill, 1992:140-3.
- Brough WA, Schofield PF. The value of the rectus abdominus myocutaneous flap in the treatment of complex perineal fistula. Dis Colon Rectum 1991;34:148-50.
- Cheong DM, Nogueras JJ, Wexner SD, Jagelman DG. Anal endosonography for recurrent anal fistulas: image enhancement with hydrogen peroxide. Dis Colon Rectum 1993;36:1158-60.
- Choen S, Burnett S, Bartram CI, Nicholls RJ. Comparison between anal endosonography and digital examination in the evaluation of anal fistulae. Br J Surg 1991;78: 445-7.
- Corman ML. Colon and rectal surgery. Philadelphia: JB Lippincott 1993:99-104, 133-87.
- Deen KI, Williams JG, Hutchinson R, Keighley MR, Kumar D. Fistulas in ano: endoanal ultrasonographic assessment assists decision making for surgery. Gut 1994;35:391-4.
- Gordon PH. Anorectal abscesses and fistula-in-ano. In: Gordon PH, Nivatvongs S, eds. Principles and practice of surgery of the colon, rectum, and anus. St. Louis: Quality Medical Publishing, 1992.
- Hughes LE. Clinical classification of perianal Crohn's disease. Dis Colon Rectum 1992;35:928-32.
- Kodner IJ, Mazor A, Shemesh EI, Fry RD, Fleshman JW, Birnbaum EH. Endorectal advancement flap repair of rectovaginal and other complicated anorectal fistulas. Surgery 1993;114:682-90.
- Kronborg O. To lay open or excise a fistula-in-ano: a randomized trial. Br J Surg 1985;72:970.
- Kuijpers HC, Schulpen T. Fistulography for fistula in ano: is it useful? Dis Colon Rectum 1985;28:103-4.
- Matos D, Lunniss PJ, Phillips RK. Total sphincter conservation in high fistula in ano: results of a new approach. Br J Surg 1993;80:802-4.
- Morrison JG, Gathright JB Jr, Ray JE, Ferrari BT, Hicks TC, Timmcke AE. Surgical management of anorectal fistulas in Crohn's disease. Dis Colon Colon 1989;32:492-6.
- Parks AG, Gordon PH, Hardcastle JD. A classification of fistula-in-ano. Br J Surg 1976;63:1-12.
- Payne JG. Complications of surgery for anorectal abscess-fistula. In: Ferrari BT, Ray JE, Gathright JB, eds. Complications of colon
- Van Beers B, Grandin C, Kartheuser A, et al. MRI of complicated anal fistulae: comparison with digital examination. J Comput Assist Tomogr 1994;18:87-90.
- van Tets WE, Kuijpers HC. Continence disorders after anal fistulotomy. Dis Colon Rectum 1994;37:1194-7.
- Vasilevsky CA. Fistula-in-ano and abscess. In: Beck DE, Wexner SD, eds. Fundamentals of anorectal surgery. New York: McGraw-Hill, 1992:131-44.
- White RA, Eisenstat TE, Rubin RJ, Salvati EP. Seton management of complex anorectal fistulas in patients with Crohn's disease. Dis Colon Rectum 1990;33:587-9.
- Williams JG, Rothenberger DA, Nemer ED, Goldberg SM. Fistula-in-ano in Crohn's disease: results of aggressive surgical treatment. Dis Colon Rectum 1991;34: 378-84.
- Persoonlijke ervaring Dr T.A. Drixler
 .
.