Gerelateerde onderwerpen
Inleiding
Een maligne melanoom ontstaat uit melanocyten in een gepigmenteerde zone: de huid, slijmvliezen, de ogen, en CZS. De kans op metastasering is gecorreleerd met de invasiediepte van het melanoom. Bij oppervlakkige verspreiding is prognose slechter. De diagnose wordt gesteld door biopsie. Wijde chirurgische excisie is de regel voor operabele tumoren. Gemetastaseerde ziekte vereist chemotherapie, maar is moeilijk te genezen.
Epidemiologie
Er zijn jaarlijks ongeveer 50.000 nieuwe gevallen van een melanoom in de VS met ongeveer 8000 doden. De incidentie stijgt sterker in vergelijking met andere kwaadaardige tumoren. Blootstelling aan de zon is een risico, net zoals de familiale belasting, een hoog aantal van melanocytische naevi, het optreden van lentigo maligna, een grote aangeboren melanocytische naevi en het dysplastische naevus syndroom. Melanomen zijn zeldzaam bij zwarte mensen. Mensen met een of meer 1e graads familieleden met een melanoom, hebben een verhoogd risico (tot 6 of 8 keer) ten opzichte van mensen zonder een familiegeschiedenis.
In Nederland overleden in 2000 bijna 500 mensen aan een melanoom, ongeveer 200 vrouwen en bijna 300 mannen. Omgerekend naar de Europese standaardbevolking betreft dit ruim 3,5 per 100.000 mannen en 2,5 per 100.000 vrouwen per jaar. De aldus berekende sterftekans is al enige tijd onveranderd, behalve bij mannen boven de 40, bij wie het sterftecijfer sterk steeg in de laatste 15 jaar. Bij oudere vrouwen was er een geringere stijging, maar bij jongeren trad een lichte afname op.
Incidentie en prevalentie
De relatieve sterfte (indicator van volksgezondheidsbelang), als percentage van de totale sterfte, blijkt op middelbare leeftijd een paar procent te bedragen, doch neemt af met het stijgen van de leeftijd.
De incidentie van huidkanker is de laatste 40 jaar voortdurend gestegen, zo blijkt uit cijfers in Zuidoost-Brabant van de langlopende IKZ-kankerregistratie, doch ook uit de recente landelijke kankerregistratie (www.cancerregistry.nl). Thans behoort de incidentie in Nederland tot de hogere in Europa, maar de sterfte is gemiddeld laag. De toename van de incidentie hangt voor een groot deel samen met overdadige en intermitterende blootstelling aan zonlicht in de jeugd bij mensen met een blanke huid. Dit speelt in de geïndustrialiseerde wereld al een rol in de generaties geboren rond 1900. Uit migrantenonderzoeken is gebleken dat het melanoomrisico op jongere en middelbare leeftijd met name wordt beïnvloed door zulke blootstellingen op de kinderleeftijd. Sinds de jaren 50 is er mogelijk ook sprake van een beperkte bijdrage door andere bronnen van ultraviolette straling, zoals via hoogtezon en zonnebank. Het dunner worden van de ozonlaag zal wellicht in de toekomst een incidentieverhogend effect hebben. Al met al wordt op grond van de huidige trends een aanzienlijke stijging van de incidentie van melanoom in Nederland verwacht in de komende jaren. De stijging bij mannen zou ongeveer 5% per jaar kunnen bedragen en bij vrouwen 4%.
Voorkomen
Ongeveer 40 tot 50% van de melanomen ontwikkelt zich uit gepigmenteerde huid. De rest onstaat nagenoeg uit melanocyten van de normale huid. De zeer zeldzame melanomen bij kinderen komen altijd voort uit grote gepigmenteerde vlekken (aangeboren reuze moedervlekken = giant melanocytic naevi) aanwezig bij de geboorte. Hoewel melanomen optreden tijdens de zwangerschap, leidt zwangerschap niet tot een verhoging van de kans dat een naevus (moedervlek) zal uitgroeien tot een melanoom. Naevi veranderen vaak in grootte en worden uniform donkerder tijdens de zwangerschap. Echter, tekens van maligne transformatie moeten zorgvuldig worden onderzocht: i) veranderingen in omvang; ii) onregelmatige kleurveranderingen, met name de verspreiding van rode, witte en blauwe pigmentatie naar omringende normale huid; iii) verandering in consistentie of vorm; iv) met name tekenen van ontsteking in de omliggende huid, met mogelijk bloeden, zweren, jeuk, of gevoeligheid.
Melanomen kunnen zich ook voordoen op het slijmvlies van de mond en genitale regio's en conjunctiva. Mucosale melanomen (vooral anorectale melanomen), die meer voorkomen bij donkere mensen, hebben een ongunstige prognose.
Melanomen variëren in grootte, vorm en kleur (meestal gepigmenteerd) en in hun geneigdheid tot diepte-invasie en metastasering. De tumor kan zich in hoog tempo verspreiden, waardoor de dood binnen enkele maanden na diagnose kan intreden. Echter, de 5-jaars overleving van vroege, zeer oppervlakkige laesies is bijna 100%. Dus, genezing is afhankelijk van een vroege diagnose en vroege behandeling. Vier belangrijke types van het melanoom zijn hier beschreven.
- 15% van de melanomen betreft een lentigo maligna melanoom (LLM). Het lijkt met name te ontstaan bij oudere patiënten. Het vloeit voort uit een lentigo maligna (Hutchinson's sproet of een maligne melanoom in situ). Het verschijnt op het gezicht of andere aan zon blootgestelde plaatsen als een asymptomatische, 2 tot 6cm platte, oker of bruine, onregelmatig gevormde macule met bruine of zwarte vlekken en onregelmatig verspreid over het oppervlak. Bij lentigo maligna zijn zowel normale als maligne melanocyten beperkt tot de epidermis; wanneer maligne melanocyten de dermis binnenvallen wordt de laesie lentigo maligna melanoom genoemd en kan de kanker metastaseren.
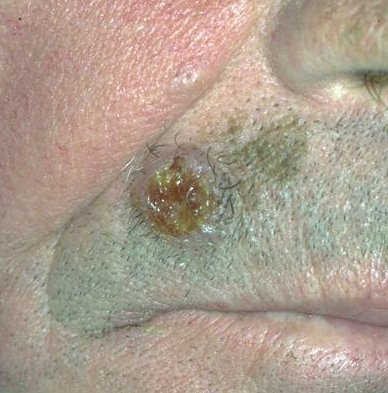
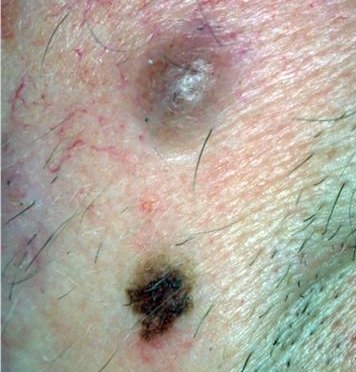
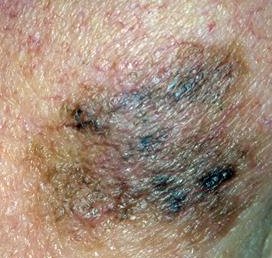
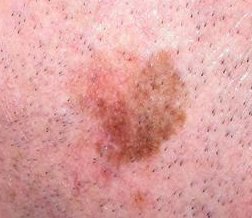
- Oppervlakkig verspreidend melanoom (superficial spreading melanoom (SSM) is goed voor ca. 60% van de melanomen. Het is typisch asymptomatisch en verschijnt meestal op de benen van vrouwen en de torso van mannen. De laesie is meestal een plaque met onregelmatig verhoogde, verharde bruine gebieden, die vaak rode, witte, zwarte en blauwe spots of kleine, soms protuberante, blauw-zwarte nodi hebben. Kleine insnijdingen van de marges kunnen worden opgemerkt, samen met uitbreiding of kleurveranderingen. Histologisch infiltreren atypische melanocyten typisch in de dermis en epidermis.
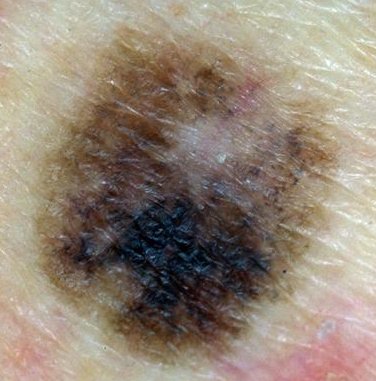
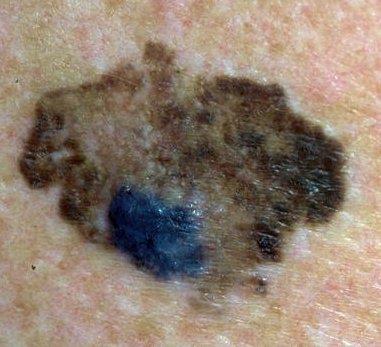
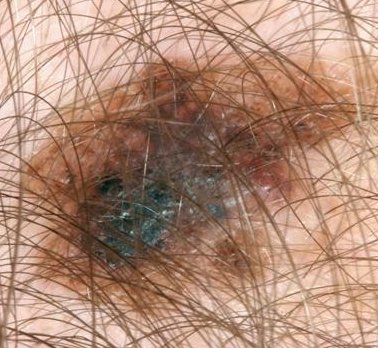
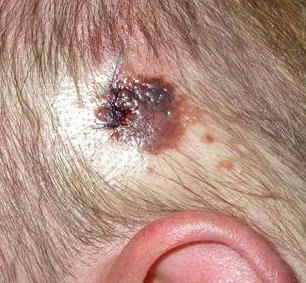
- Nodulair melanoom (NM) is goed voor 10 tot 15% van de melanomen. Zij kunnen overal op het lichaam als donkere, protuberante papels of een plaques verschijnen en variëren van parelkleur tot grijs/zwart. Af en toe bevat een laesie weinig of geen pigment of kan het lijken op een vasculaire tumor. Tenzij het ulcereert is het nodulaire melanoom asymptomatisch, maar de patiënt vraagt gewoonlijk om advies omdat de laesie snel uitbreidt. Heeft een slechte prognose, aangezien het reeds in een vroege fase in de diepte invadeert vooraleer oppervlakkig te verspreiden.
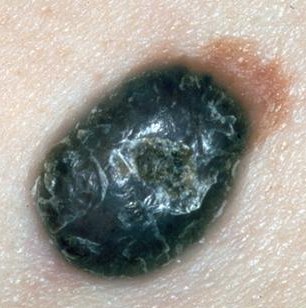
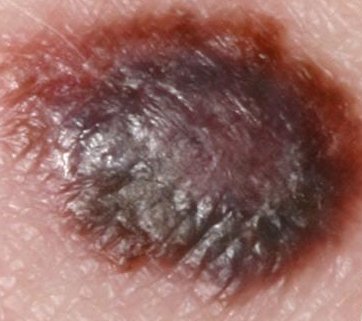
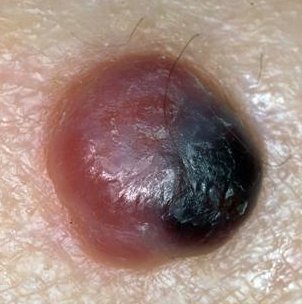
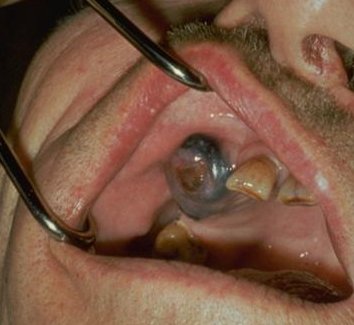
- Acral-lentigineus melanoom (ALM), hoewel zeldzaam, is de meest voorkomende vorm van melanomen bij zwarte mensen. Het doet zich voor op de palmaire, plantaire en subunguale huid en wordt derhalve ook wel "palmoplantair mucosaal melanoom: genoemd. Het histologische beeld is vergelijkbaar met lentige maligna melanoom (LMM).)
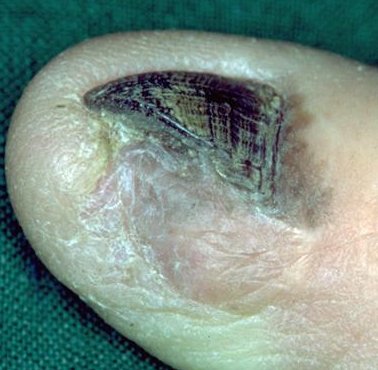
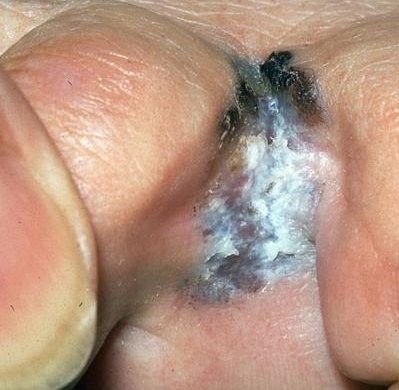
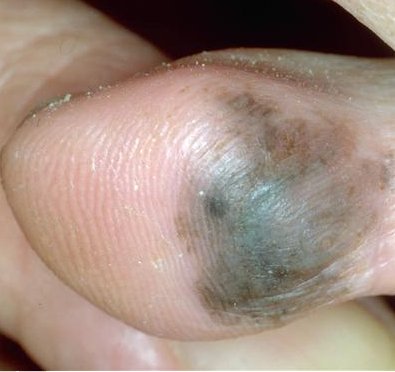
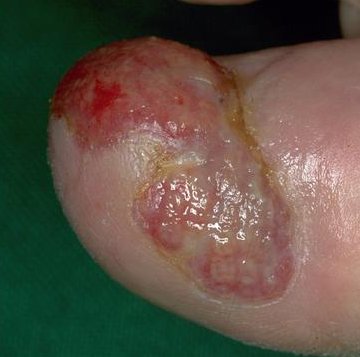
- Aangeboren reuze moedervlekken (giant melanocytic naevi)
Dit is een aandoening, die bij 1% van de babies voorkomt. De naevi bedekken een groot deel van het lichaamsoppervlak en zijn meestal gepigmenteerd en bevatten haren. Indien gesitueerd op het hoofd of nek, dan zijn deze giant naevi meestal geassocieerd met leptomeningeale melanoctytosis (zogenaamd neurocutanemelanosis). Giant naevi gesitueerd in het lumbosacrale gebied zijn vaak geassocieerd me meningomyelocele of spina bifida. Giant naevi hebben een lifetime risico van 6% om te ontaarden in een maligne melanoom.
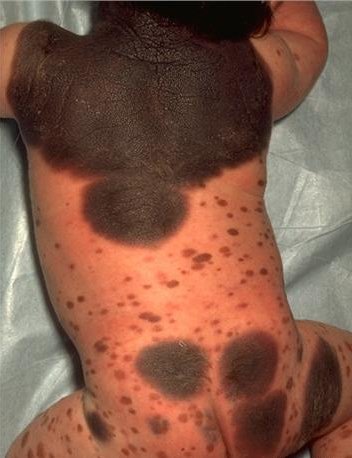
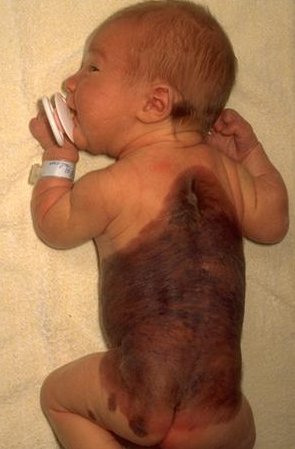
-
Metastasen van melanomen
Metastasering vindt zowel hematogeen als lymfogeen plaats. Lokale metastase leidt tot de vorming van dichtbij gelegen satelliet papels of nodi die wel of niet gepigmenteerd zijn. Directe metastase naar de huid of interne organen kan voorkomen en soms worden metastatische nodi of verdikte lymfklieren ontdekt voordat de primaire laesie is geïdentificeerd.
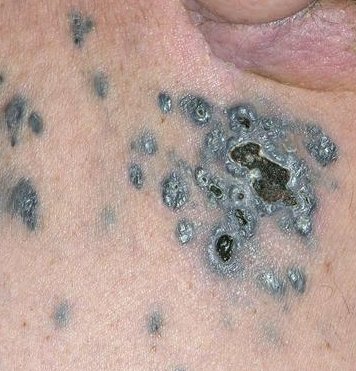
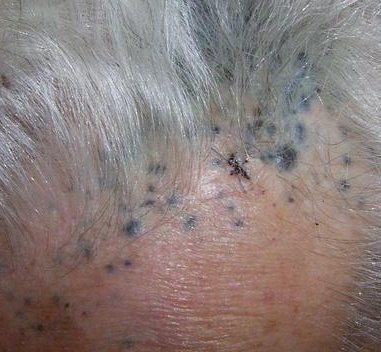
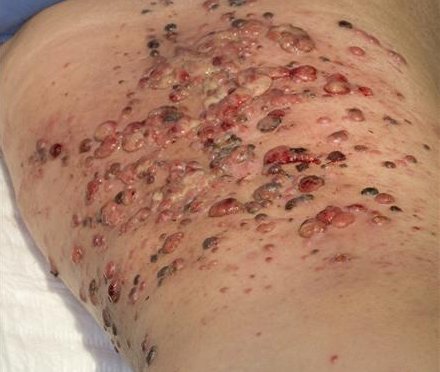
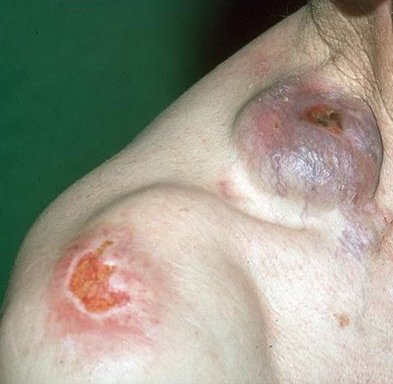
Diagnose
De differentiaal diagnose omvat basaalcel- en plaveiselcelcarcinomen, seborrhoische keratosen, dysplastische nevi, blauwe nevi, dermatofibromen, vlekken, hematomen (vooral aan de handen of voeten), pyogenische granulomen en wratten met focale thrombose. Wanneer twijfel bestaat is biopsie geïndiceerd inclusief de volledige diepte van de dermis en iets verder dan de randen van de laesie. Biopsie moet worden excisionaal zijn voor kleine laesies en incisionaal voor grotere laesies. Door verschillende secties te maken kan de patholoog bepalen wat de maximale dikte van het melanoom is. Definitieve radicale operatie moet niet voorafgegaan worden aan histologische diagnose.
Richtlijnen voor de selectie van gepigmenteerde laesies voor excisie of biopsie zijn onder meer recente uitbreiding, donkerder worden, bloeden of zweren. Echter, deze kenmerken vermelden doorgaans dat het melanoom de huid reeds diep is binnengedrongen. Eerdere diagnose is mogelijk als biopsie exemplaren kunnen worden verkregen bij laesies met bonte kleuren (bijvoorbeeld bruin of zwart met tinten rood, wit of blauw), onregelmatige verhogingen die zichtbaar of tastbaar zijn en grenzen met hoekige inkepingen. De dermatoscope, een gemodificeerde oftalmoscoop gebruikt met immersie olie om gepigmenteerde laesies te onderzoeken, kan nuttig zijn om melanomen te onderscheiden van benigne laesies.
De mate van lymfocytaire infiltratie, wat neerkomt op reactie van het immunologische afweer-systeem van de patiënt, kan gekoppeld worden aan het niveau van de invasie en de prognose. Kans op genezing is maximaal wanneer lymfocytaire infiltratie is beperkt tot de meest oppervlakkige laesies en daalt bij diepere niveaus van tumorcel invasie, zweren, en vasculaire of lymfatische invasie.
De stadiering van het melanoom is gebaseerd op klinische en pathologische criteria en is ingedeeld in lokale, regionale, of afstandsziekte; de fase correleert sterk met overleven. Een minimaal invasieve microstaging techniek, de zogenaamde sentinel node biopsie, is een grote stap voorwaarts in de mogelijkheid om het stadium bij patiënten nauwkeuriger te bepalen. Stadiering studies worden meestal uitgevoerd door een gecoördineerd team met dermatologen, algemene chirurgen, plastische chirurgen, en dermatopathologen.
Behandeling & prognose
De prognose van cutane melanomen wordt in hoofdzaak bepaald door de tijdige ontdekking, hoewel er snelgroeiende, uitzaaiende varianten zijn. Voor tumoren van cutane oorsprong (dus niet geen melanomen van het centraal zenuwstelsel subunguale melanomen), varieert overleving afhankelijk van de dikte van de tumor op het ogenblik van de diagnose, tot uitdrukking komend in de Breslow-dikte (zie tabel 1).
Binnen Europa bleek de prognose in Nederland in de jaren 1990-1994 overigens relatief gunstig. Daar heeft de verhoogde bewustwording in de periode na de sproetenbuscampagne vermoedelijk aan bijgedragen.
Melanomen die ontstaan uit slijmvliesweefsel hebben een slechte prognose, hoewel ze vaak vrij beperkt lijken wanneer ontdekt worden. Zodra het melanoom zich heeft gemetastaseerd is de 5-jaars overleving ongeveer 10%.
In de kankerregistraties van IKW en IKZ is al meer dan 20 jaar van elke patiënt met melanoom de Breslow-dikte vastgelegd. Er blijkt vooral een toename van dunnere melanomen. De prognose is, al met al, sterk verbeterd in de tijd: in de jaren 70 was de 5-jaars relatieve overleving ongeveer 50%, nu ruim 80%.
De relatieve overleving van patiënten met melanomen dunner dan 1,5 mm ligt ruim boven 90% en is gunstiger dan in menig klinisch onderzoek.
Tabel 1 Vijfjaars overleving van cutane melanomen (gerelateerd aan de dikte) |
|
| Tumor dikte (mm)* | 5-jaars overleving (%) |
| < 0.76 | 98–100 |
| 0.76–1.5 | 90–94 |
| 1.51–2.25 | 83–84 |
| 2.26–3.0 | 72–77 |
| > 3.0 | 46 |
* Tumordikte is moeilijk om te bepalen waneer histologische tekenen van regressive aanwezig zijn.
De behandeling is chirurgische excisie. Hoewel de breedte van de marges is besproken zijn de meeste deskundigen zijn het erover eens dat een 1-cm laterale tumor-vrije marge voldoende is voor laesies <1 mm dik. Dikkere laesies kunnen meer radicale chirurgie en sentinel node biopsie nodig hebben.
Gemetastaseerde melanomen zijn over het algemeen inoperabel. Adjuvante therapie, de actieve bestrijding van klinisch waarneembare micrometastasen met behulp van recombinant-biologische respons modifiers, met name het intens bestudeerde interferon-α, wordt geëvalueerd. Voor de gevorderde stadia, betrekken studies infusie lymfokine-geactiveerde killercellen, of antilichamen. Vaccin therapie wordt ook onderzocht. Hersenmetastasen kunnen worden behandeld met straling, maar de reactie is van slechte kwaliteit.
Lentigo maligna melanoom en lentigo maligna worden meestal behandeld met lokale excisie en, indien nodig, huidtransplantatie. Intensieve stralings therapie is veel minder effectief. Vroege excisie van lentigo maligna, vóór de laesie erg groot is, wordt aanbevolen; de meeste andere behandelingsmethoden met uitzondering van gecontroleerde cryochirurgie gaan meestal niet diep genoeg in de aangedane follikels, die verwijderd moeten worden.
Verspreidende of nodulaire melanomen worden doorgaans behandeld door gehele lokale excisie tot in de fascia. Lymfeklierdissectie kan worden aanbevolen wanneer lymfeknopen zijn betrokken.
| Richtlijn Melanoom |
| Screening |
| Diagnostiek |
| Behandeling |
| Adjuvante behandeling |
| Lokaal recidief diagnostiek |
| Lokaal recidief behandeling |
| Implementatie |
| TNM-classificatie |
| Follow-up |
| Samenvatting |
Bron
- Rook's Textbook of dermatology 7th Edition 2004.
- www.oncoline.nl
- Bron foto's: Dermis.


